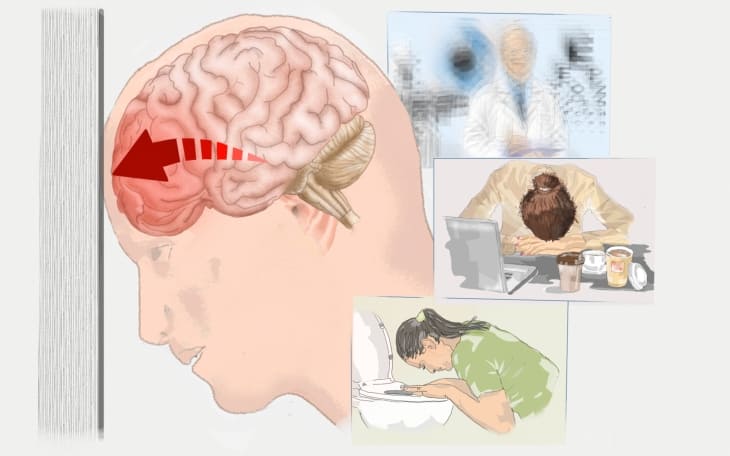
Beachte! Die Anzeichen einer Gehirnerschütterung können auch erst 6 -12 Stunden nach dem Unfall auftreten. Die Symptome variieren individuell, auch in Abhängigkeit des Schweregrades.
- Bewusstseinsstörungen – Bei einer Gehirnerschütterung kann es zu Bewusstseinsstörungen wie Desorientiertheit, Schläfrigkeit bis hin zum Koma kommen.
- Gedächtnisstörungen – Weiterhin möglich sind Gedächtnisstörungen (Amnesie) oder epileptische Anfälle.
- Verletzungen – Durch den Aufprall sind Verletzungen wie Platzwunden oder Austritt von Blut oder Gehirnflüssigkeit (Liquor) möglich.
- Weitere typische Beschwerden sind:
Symptome abhängig vom Schweregrad
Häufig kommt es zu Bewusstseinsstörungen, bei einer leichten Gehirnerschütterung kann sich eine sofortige Bewusstlosigkeit einstellen, die jedoch nur Sekunden bis wenige Minuten anhält. Nach dem Erwachen fühlen sich Betroffene in der Regel benommen und motorisch verlangsamt.
Stellenweise kann es zu einer retrograden Amnesie (rückwärts) kommen, die aber meist auch nur von kurzer Dauer ist.
Häufiger kommt es hingegen zur sogenannten kongraden Amnesie, bei der keine Erinnerung an das auslösende Ereignis besteht.
Eine anterograde (vorwärts) Amnesie tritt eher selten auf.
Die wahrscheinlich bekannteren Begleitsymptome sind Kopfschmerzen, Schwindel, Übelkeit und Erbrechen sowie Sehstörungen.
Besonders eine im Verlauf zunehmende Bewusstseinsstörung oder auch die sogenannte Anisokorie (Pupillendifferenz) müssen als sehr ernst zu nehmende Warnzeichen betrachtet werden, da sie als Hinweise auf eine mögliche Hirnblutung gelten.
Weitere mögliche Symptome sind sehr vielfältig, auch in der jeweiligen Ausprägung. So kann es auch beispielsweise zum Schielen der Augen oder auch zu visuellen Halluzinationen kommen.
Gleichgewichtsstörungen oder Wortfindungsstörungen sind ebenso möglich wie Krämpfe bzw. Krampfanfälle, auch kann es bei entsprechenden Verletzungen zu einem Liquorfluss aus dem Ohr kommen (Austritt Hirnflüssigkeit).
Symptome 2 Tage nach einer Gehirnerschütterung
Bei einer Gehirnerschütterung bzw. einem Schädelhirntrauma kann es zeitverzögert zu den verschiedenen Symptomen kommen.
Auch mögliche schwere Verläufe demaskieren sich stellenweise erst nach einigen Stunden.
Deswegen ist es wichtig, dass man für einen Zeitraum von 48 Stunden, also für zwei Tage im Krankenhaus zur Beobachtung bleibt.
Empfohlen wird dabei ebenfalls, auf jegliche Form der Verwendung von Bildschirmen, sei es Handy, Laptop oder Fernseher, zu verzichten, da hierdurch Symptome provoziert werden können.
Es kann weiterhin vorkommen, dass nach anfänglicher Bewusstlosigkeit ein sogenanntes „freies Intervall“ auftritt, in dessen Verlauf die Symptome verschwinden bzw. ein klares Bewusstsein vorhanden ist.
Kommt es im Anschluss zu einer erneuten Bewusstseinseintrübung, liegt der Verdacht auf eine epidurale (über der Hirnhaut gelegen) oder subdurale (unterhalb der Hirnhaut) Hirnblutung nahe.