- Störung des Sympathikus (Teil des unbewussten Nervensystems)
- Riss der Nervenfasern, die das Auge mit dem Gehirn verbinden
- Infarkte des Hirnstamms oder Verletzungen im Halsbereich - führen zu einer Schädigung des Sympathikus auf zentraler Ebene
- Tumoren - beeinträchtigen den Sympathikus oft auf präganglionärer Ebene
- Gefäßveränderungen - schädigen den Sympathikus hingegen meist auf postganglionärer Ebene
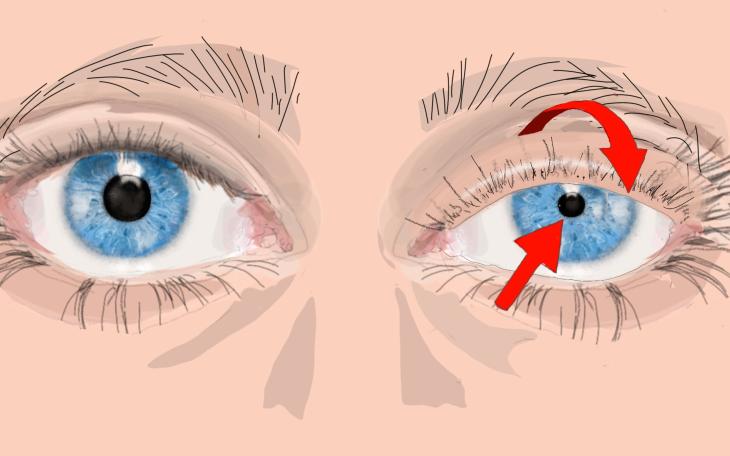
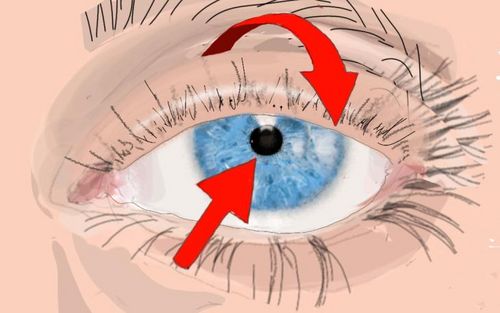
Was sind die Ursachen und Risikofaktoren eines Horner Syndroms?
Die Ursache für ein Horner-Syndrom ist eine Störung des Sympathikus, also eines Teils vom unbewussten Nervensystem.
Diese Störung kann auf seinem Weg vom Gehirn bis hin zum Auge auf verschiedenen Ebenen stattfinden.
- Infarkte des Hirnstamms oder Verletzungen im Halsbereich führen zu einer Schädigung des Sympathikus auf zentraler Ebene.
- Tumoren beeinträchtigen den Sympathikus oft auf präganglionärer Ebene.
- Gefäßveränderungen schädigen den Sympathikus hingegen meist auf postganglionärer Ebene.
Welche Erkrankungen können ein Horner-Syndrom verursachen?
Das Horner-Syndrom kann angeboren sein, allein oder im Zuge anderer Erkrankungen entstehen.
- Risse oder Erweiterungen von Gefäßen, z.B. Aortenaneurysma und Aortendissektion
- Tumoren wie Lungenkrebs, Speiseröhrenkrebs oder der Pancoast-Tumor
- Vergrößerungen der Schilddrüse (Struma, Schilddrüsenkrebs) und Operationen an der Schilddrüse
- Infarkte des Hirnstamms
Außerdem ist das Horner-Syndrom von Symptomen durch Störungen des Hirnstammes, etwa einer Halbseitenlähmung, dem Sehen von Doppelbildern oder Schluck- und Sprechstörungen abzugrenzen.
Gilt die Operation an der Schilddrüse als ein Risikofaktor für die Entstehung?
Im Rahmen einer Schilddrüsen-OP ist die Schädigung der nahe verlaufenden Nervenbahnen des Sympathikus möglich.
Somit bergen nicht nur Veränderungen, die mit einer Größenzunahme der Schilddrüse einhergehen, sondern auch Operationen an der Schilddrüse das Risiko für die Entstehung eines Horner-Syndroms.