Basispflege
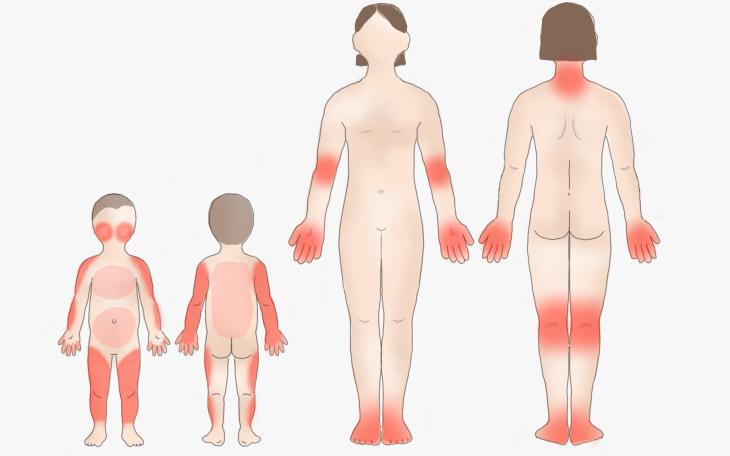
Ganz allgemein nimmt die topische (lokale) Basispflege ebenfalls bei jeder Form der Neurodermitis einen großen Stellenwert ein, um eine akute Exazerbation (Verschlimmerung) während eines Schubes zu verhindern.
Unter dieser Basispflege versteht man vor allem die Anwendung von Harnstoff-, Paraffin- und Glycerinhaltigen Badezusätzen, Cremes und fettfeuchten Umschlägen.
Dies dient vor allem der Behandlung der Hauttrockenheit, da hiermit das Wasser in der Haut gebunden wird und Feuchtigkeitsverluste vermieden werden können.
Die Akutbehandlung
In der Akutbehandlung werden vordergründig topische antiinflammatorische Glucocorticoide oder Calcineurininhibitoren (z. B. Tacrolimus, Pimecrolimus) eingesetzt.
Dahinter steckt vor allem die Linderung des Juckreizes, der für die Patienten meist den größten Leidensdruck bedeutet und zudem durch das ständige Kratzen eine Infektionsgefahr (Eintrittsstelle für Bakterien und Keime) darstellt.
Topische Calcineurininhibitoren
Ein Vorteil der topischen Calcineurininhibitoren ist das Ausbleiben einer Hautatrophie (Substanzverlust der Haut, reduzierte Elastizität und Dehnbarkeit) im Gegensatz zu topischen Glucocorticoiden.
Problematisch an dieser eher neuartigen Therapieform sind jedoch fehlende Langzeitstudien (Langzeitnebenwirkungen wie die Entstehung von bösartigen Tumoren (Malignomen) unklar), sowie die erhöhte Lichtempfindlichkeit (Photosensitivität). Deshalb dürfen Calcineurininhibitoren nicht gemeinsam mit einer Phototherapie angewendet werden!
Weiterhin besteht bislang keine Zulassung der Präparate für Kinder unter 2 Jahren.
Topische Glucocorticoide
Dagegen sind topische Glucocorticoide sehr gut erforscht und bieten eine gute Wirksamkeit in der Akutbehandlung von Neurodermitis.
Wichtig ist hier das langsame Ausschleichen der Präparate beim allmählichen Abklingen der Symptome. Zu den gängigsten Nebenwirkungen von topischen Glucocorticoiden zählen - insbesondere bei sehr langer Anwendungsdauer - Hautatrophie und Teleangiektasien (sichtbare Erweiterungen der kleinsten Blutgefäße). Deshalb ist hier Vorsicht geboten bei der Anwendung in eher empfindlichen Hautarealen, wie z.B. dem Gesicht.
Bei lokaler Anwendung kann es extrem selten zu einem Cushing-Syndrom (Cortisol-Überschuss) mit den Symptomen Stammfettsucht, Stiernacken, Mondgesicht, Gewichtszunahme, Bluthochdruck, Muskelschwäche, Impotenz etc. kommen.
Diese Nebenwirkung tritt eher bei der systemischen Einnahme von Glucocorticoiden (z.B. in Tablettenform oder intravenös) im Rahmen der Therapie einer schweren Neurodermitis auf, dann jedoch bei Langzeiteinnahme sehr häufig!
Zu den topischen Glucocorticoiden (lokale Anwendung auf der Haut) zählen
- Hydrocortison (Klasse I - schwach wirksam)
- Betamethasonbenzoat (Klasse II - mäßig wirksam)
- Mometasonfuroat (Klasse III - stark wirksam)
- Clobetasolpropionat (Klasse IV - sehr stark wirksam, ausschließlich zur Akuttherapie).
Systemische Immunsuppression
Zur systemischen Immunsuppression (Einnahme in Form von Tabletten) eignen sich neben Glucocorticoiden auch Ciclosporin, Azathioprin, Mycophenolat, Mofetil, Methotrexat oder Dupilumab. Dupilumab ist hier ein seit wenigen Jahren zur Therapie von schwerer Neurodermitis zugelassenes Biological, das insgesamt etwas nebenwirkungsärmer ist als systemische Glucocorticoide.
Die sog. JAK-Inhibitoren (z.B. Abrocitinib, Upadacitinib, Baricitinib) sind eine Gruppe von Arzneimitteln, die bei moderaten bis schweren Neurodermitis-Verläufen eingesetzt werden können.
Ergänzend kann auch die systemische (z.B. orale, intravenöse) Einnahme von H1-Antihistaminika und die topische Anwendung von Antipruriginosa (z.B Polidocanol) im akuten Schub zur Behandlung des Juckreizes sinnvoll sein.
Behandlung bei einer Superinfektion
Liegt zudem eine sog. „Superinfektion“ der Ekzeme vor, d.h. kommt es zu einer Besiedlung mit Bakterien oder Pilzen mit entsprechender Symptomatik, können topische Antiseptika (z.B. Triclosan), Gerbstoffe, Antibiotika oder Antimykotika notwendig werden.
Auch eine Eradikationstherapie bei Besiedlung mit Staphylococcus aureus erscheint sinnvoll. Hier werden die superinfizierten Ekzeme im Rahmen einer Balneotherapie mittels Chlorbleiche (Natriumhypochlorit-Lösung) und Mupirocin desinfizierend behandelt und die Staphylokokken (Bakterienart) somit abgetötet.
 Beachte bitte:
Beachte bitte: Medikamente solltest Du
niemals ohne Rücksprache mit einem Arzt oder Apotheker einnehmen!